Среди всех заболеваний кожи одним из самых распространенных является грибковое поражение кожи стоп, именуемое микозом. Узнайте причины и методы лечения шелушения кожи на ступнях. Грибковая инфекция и сухость кожи могут быть возможными причинами. Узнайте, как ухаживать за своими ногами и вернуть им здоровый и ухоженный вид.
Cодержание
Среди всех заболеваний кожи одним из самых распространенных является грибковое поражение кожи стоп, именуемое микозом. Высокая заболеваемость связана с наличием огромного числа пациентов с иммунными нарушениями, часто встречающейся недостаточностью периферического кровоснабжения, длительным и бесконтрольным приемом антибиотиков. Также высок уровень поражения данной патологией у лиц пожилого возраста, так как некоторые соматические заболевания (сахарный диабет, онкологическая патология, патология сосудов нижних конечностей) встречаются в этой возрастной группе значительно чаще.
Причины грибкового поражения кожи стоп
Заражение микозом стоп может происходить при непосредственном контакте с больным в семье или коллективе и осуществляется через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности). Возбудители заболевания в большом количестве встречаются в кусочках пораженных ногтевых пластин или чешуйках с очагов на коже. Чаще грибковому заболеванию подвержены лица, постоянно пользующиеся баней, душем, бассейном. При ходьбе босиком больной микозом стоп оставляет на полу, в тазике для ног инфицированные грибом чешуйки, которые легко прилипают к влажной после мытья коже особенно в области межпальцевых складок. Проникновению грибов способствует нарушение целостности кожного покрова, обусловленное потливостью или сухостью кожи, опрелостью, потертостью, мелкой травмой, плохим высушиванием межпальцевых складок после водных процедур и др.

Клинические проявления грибкового поражения кожи стоп
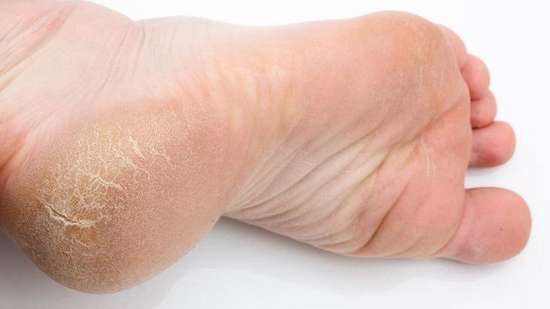
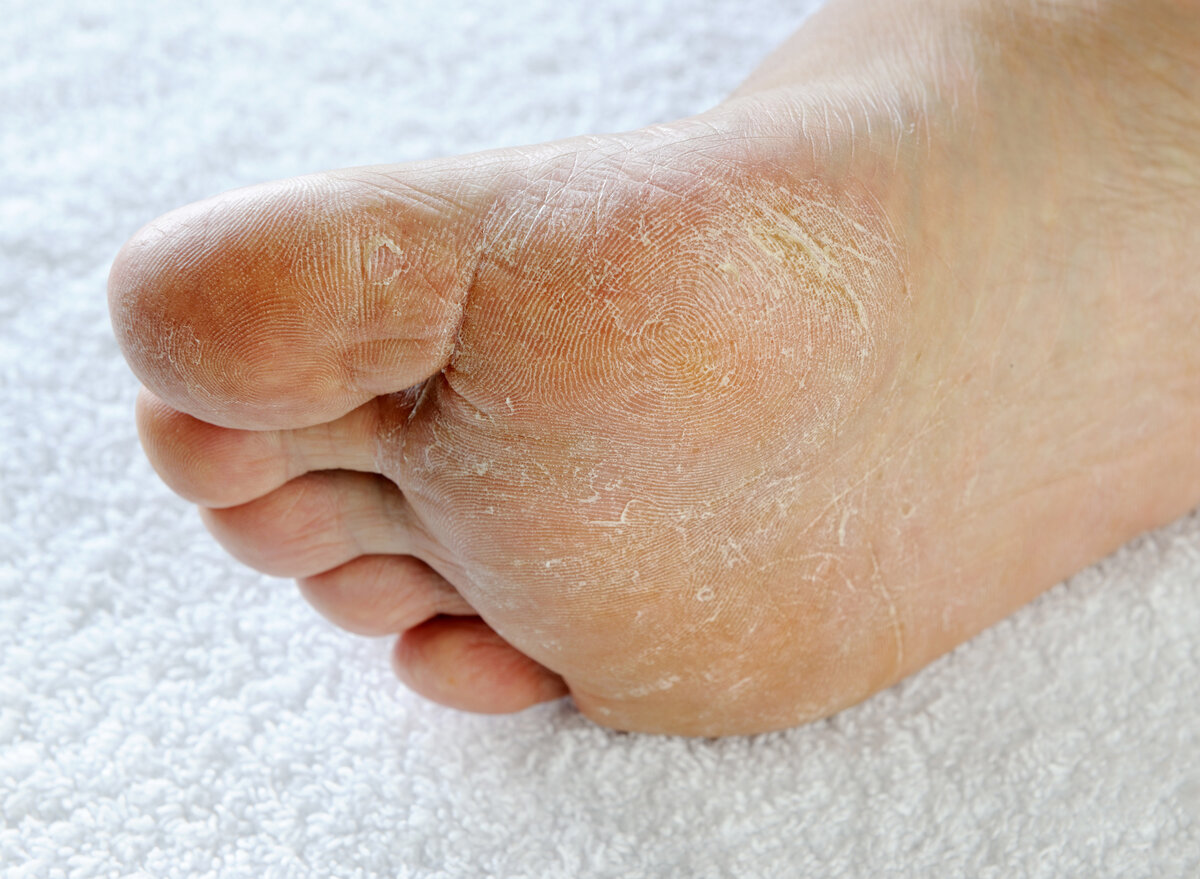
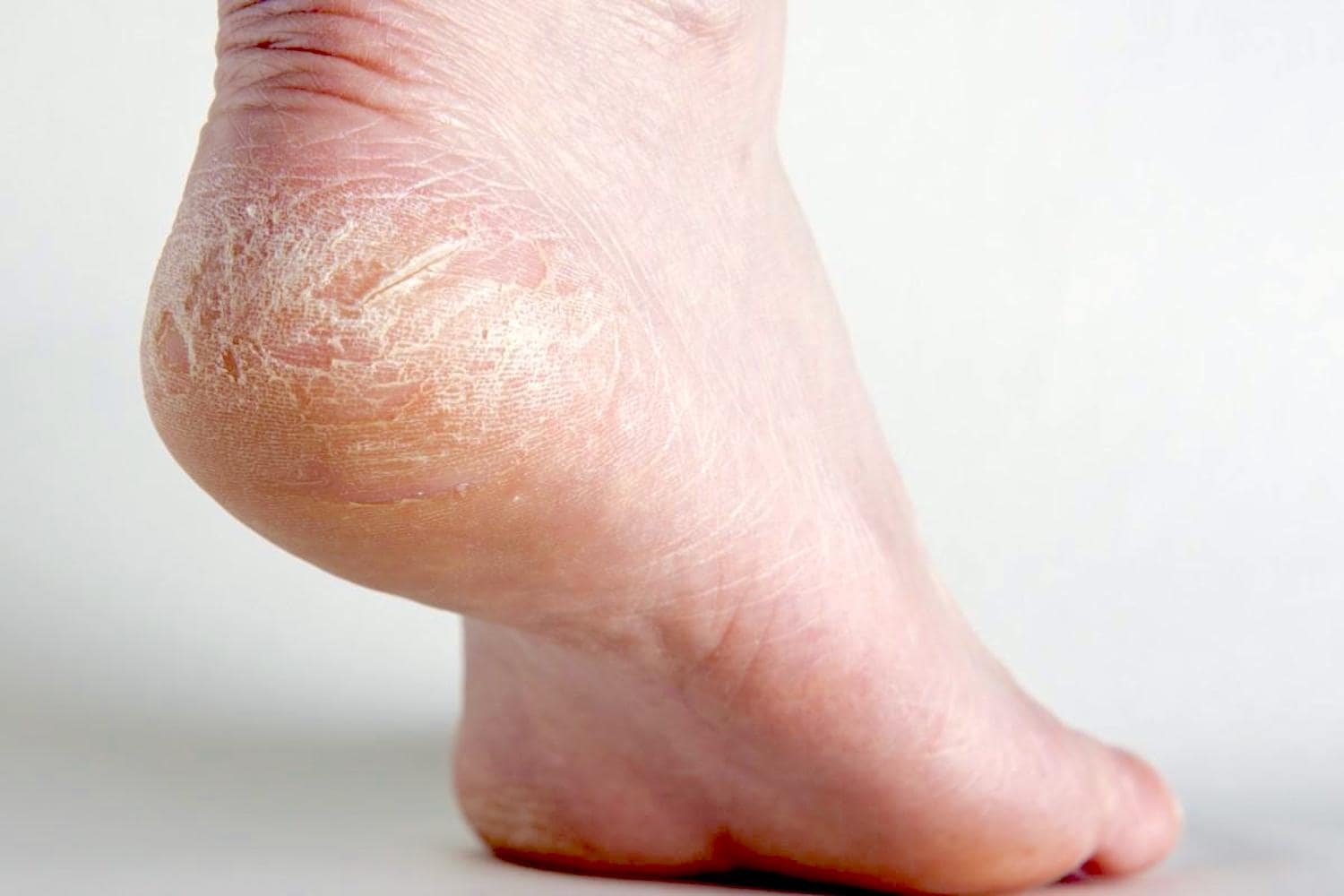
Клинически грибковое поражение кожи стоп чаще всего начинается с 3-й или 4-й межпальцевых складок, так как именно эти промежутки самые «тесные». Постепенно поражение захватывает все межпальцевые складки, кожу подошв, токовые участки и тыл стопы. Микоз стоп наиболее часто протекает в виде «сухих» проявлений: шелушения и гиперкератоза. При стертой форме у пациентов наблюдается незначительное шелушение и поверхностные трещины в межпальцевых складках и на коже подошв.
См. также
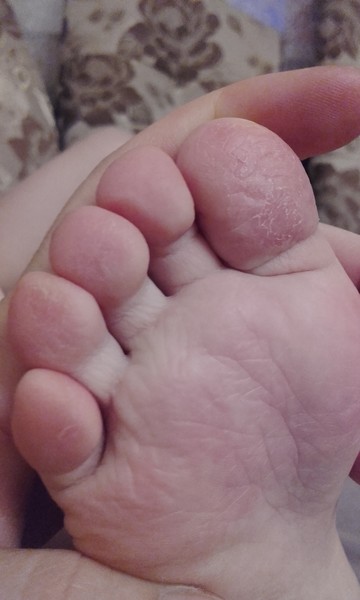
Почему шелушатся ступни ног
Шелушение ступней ног может быть вызвано различными причинами, включая грибковые инфекции, сухость кожи, экзему или псориаз. Узнайте, как ухаживать за своими ногами и лечить шелушение, чтобы снять дискомфорт и вернуть им здоровый и ухоженный вид.
Грибковая инфекция
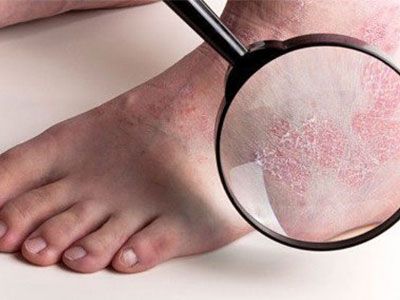
Одной из самых распространенных причин шелушения кожи на ступнях является грибковая инфекция, также известная как атлетическая стопа. Это заболевание вызвано грибком, который обычно развивается в условиях тепла и влажности. Шелушение кожи, зуд и покраснение являются типичными симптомами атлетической стопы.
Псориаз
Еще одной причиной шелушения ступней может быть псориаз. Псориатическая экзема — это хроническое воспалительное заболевание кожи, которое проявляется шелушением, покраснением и зудом. Обычно псориаз поражает большие зоны кожи, включая ступни ног.
Эффективные методы лечения шелушения ступней ног
В итоге, шелушение ступней ног может иметь разные причины, от сухости кожи до грибковых инфекций. Если проблема не исчезает или ухудшается, обязательно обратитесь к врачу для корректного диагноза и лечения. Во избежание шелушения ступней ног регулярно увлажняйте кожу, выбирайте удобную обувь и следите за своим здоровьем.
Недостаток увлажнения
Когда кожа не получает достаточного количества влаги, она становится сухой, твердой и склонной к шелушению. Этот недостаток увлажнения может быть вызван также неправильным уходом за ногами или ношением неудобной обуви.
Важно! При продолжающихся проблемах с шелушением ступней ног рекомендуется обратиться к врачу-дерматологу для получения профессиональной помощи и составления индивидуального плана лечения.

Что нам скажет Википедия?
Лечение, как правило, проводится дома. Стационарное лечение необходимо в тяжёлых случаях и при наличии осложнений. До снижения температуры больные должны соблюдать постельный режим. В острый период заболевания необходимо обильное тёплое питье (чай с лимоном, фруктовые соки), жидкую или полужидкую пищу с некоторым ограничением белков. Больным показан постельный режим; назначают стол № 2 (в системе Диета Певзнера).
В качестве медикаментозного лечения назначаются антибиотики пенициллинового ряда в таблетках (феноксиметилпенициллин, ретарпен, амоксициллин, Амоксициллин + клавулановая кислота) в течение 7—10 дней. Дополнительно назначается витаминотерапия (витамины группы В, витамин С). В тяжёлых случаях назначают кортикостероидную и инфузионную терапию (раствор глюкозы или растворы кристаллоидов внутривенно) для уменьшения интоксикации.
В настоящее время существуют две точки зрения на лечение и прогноз. Одна из них связывает лёгкость протекания современной скарлатины с изобретением антибиотиков. Другие авторы полагают, что улучшение питания и условий жизни оказали главное влияние на значительное облегчение течения скарлатины и снижение летальности. Важным аргументом в пользу второй точки зрения служит тот факт, что скарлатина нередко протекает настолько легко, что антибиотики просто не применяются (иногда осознанно, но порой по причине несвоевременной диагностики), но, при должном уходе за ребёнком, это практически не влияет на осложнения и не вызывает летального исхода.