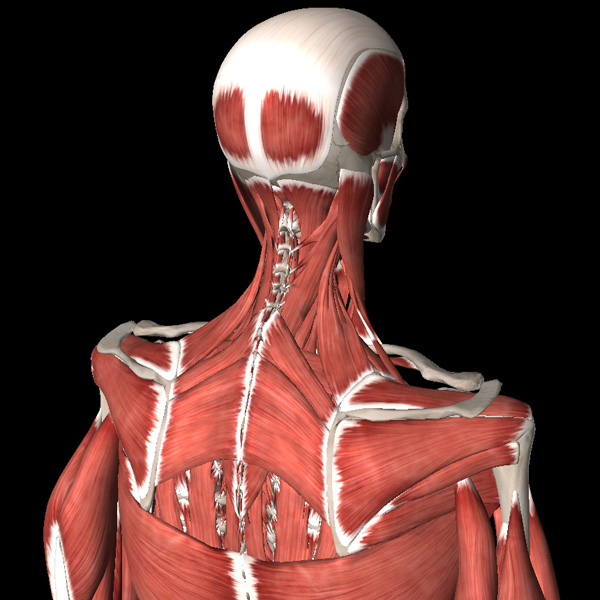
Узнайте, как понять, что ваши мышцы шеи напряжены, и как справиться с этой проблемой. Узнайте о симптомах, причинах и методах лечения напряжения мышц шеи. Посетите Мария-Косметолог для получения профессиональных советов.
Cодержание
Приступ боли в области шеи может быть причиной для обращения к терапевту или неврологу. Доктор проведет осмотр, уточнит жалобы, обстоятельства их возникновения, а также расспросит о хронических заболеваниях, перенесенных травмах и принимаемых препаратах. Он также может провести пальпацию мышц шеи и спины, а также оценить неврологический статус пациента. В некоторых случаях врач может направить на дополнительное обследование, подбирая перечень исследований индивидуально в зависимости от предполагаемой причины спазма.
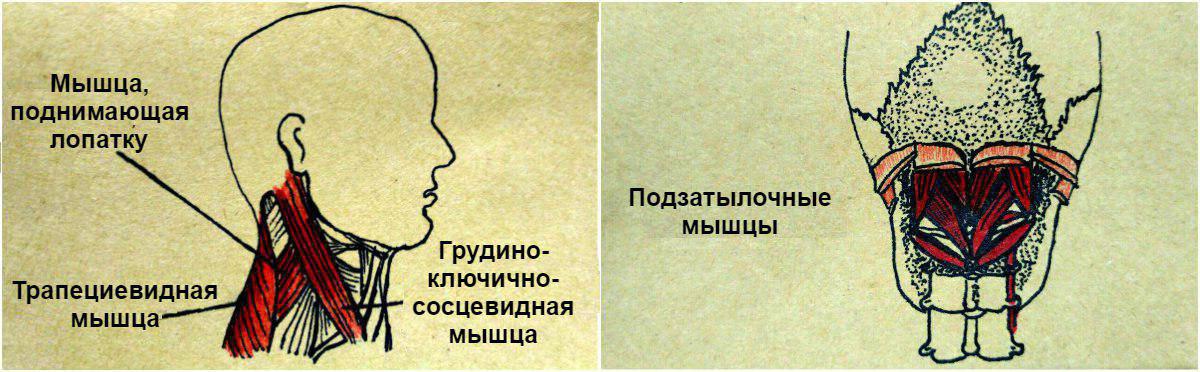
Спазм в шее
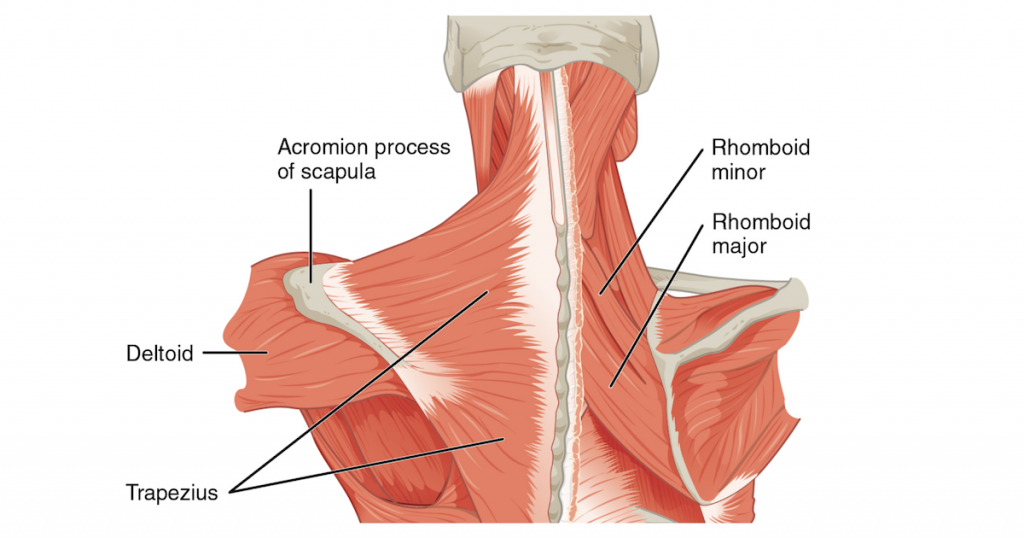
Спазм в шее – это судорожное сокращение мышц, вызванное их перенапряжением. Обычно он происходит из-за нарушенной работы позвонков и уменьшенной толщины хрящей. В таком случае мышцы шеи и спины берут на себя всю нагрузку, что приводит к их перенапряжению и возникновению спазма. Это является защитной реакцией организма для блокировки позвоночника и предотвращения его повреждений.
Ощущение мышечного спазма знакомо практически каждому человеку. Оно часто возникает в руках и ногах, особенно после тяжелой физической нагрузки. Однако спазмы мышц шеи являются особенно неприятным состоянием, так как мышцы этого участка тела отвечают за вращательные функции головы, дыхание, глотание и речь. Напряжение в шейных мышцах может нарушить кровоснабжение и привести к гипоксии, мигрени и отекам.
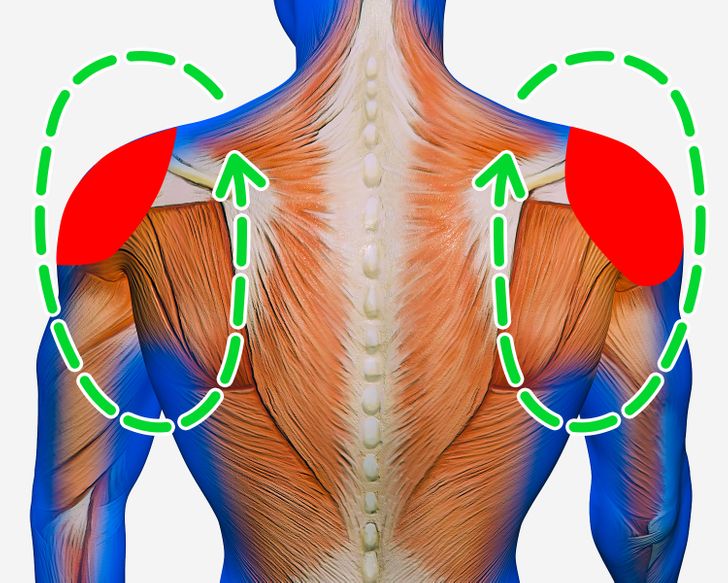
Особенно часто симптомы напряжения мышц шеи возникают у людей, которые в течение длительного времени испытывают нагрузку на эти мышцы, таких как офисные работники, швеи и водители.
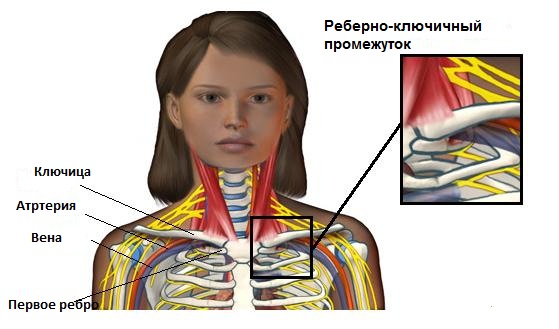
Лечение боли в шее
Боль в области шеи может возникать из-за различных причин. В большинстве случаев это связано с плохой осанкой, односторонним напряжением или недостатком физической активности. Шейные позвонки очень чувствительны, и мышцы шеи должны хорошо снабжаться кровью и быть прогретыми. Недостаток движения, сквозняки или низкие температуры могут привести к охлаждению шейных мышц и снижению кровоснабжения. Это может вызвать напряжение мышц, ограничение движения позвоночника и увеличение риска травмы.
Если не обращать должного внимания на шею, перенапряженные мышцы спины, шеи и плеч со временем могут укорачиваться и становиться неэластичными. Стресс также может усугубить проблему напряжения и стать ее единственной причиной. Поэтому проблемы с шейными позвонками часто возникают у людей, которые проводят много времени за рулем, за компьютером и находятся в состоянии постоянного стресса.
К другим возможным причинам болей в области шеи относятся:
- Остеохондроз
- Мышечное напряжение из-за физической активности
- Травмы, например, ушибы или вывихи
- Воспаление, такое как ревматоидный артрит или остеомиелит
- Хондромаляция, при которой хрящи смещаются с позвонков
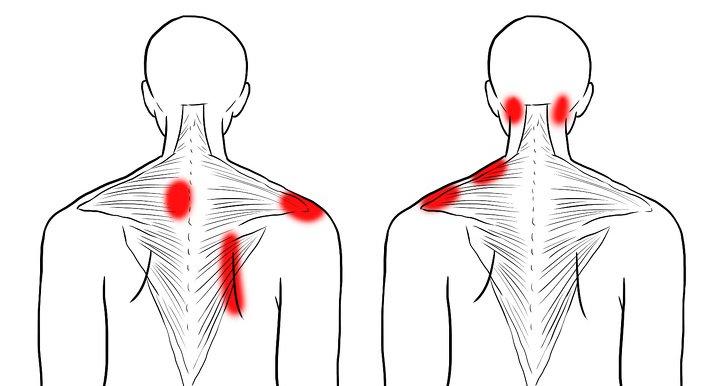
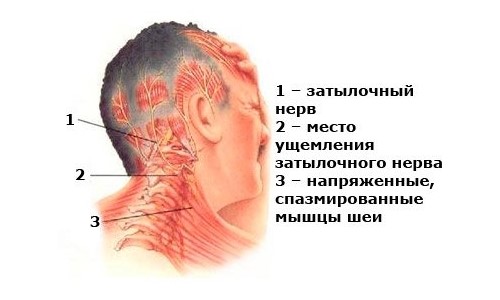
Симптомы болей в области шеи могут быть разнообразными. Они могут включать болезненные ощущения при повороте головы, тянущие ощущения в затылке, головокружение или онемение шеи. Когда мышцы спины, шеи и плеч напряжены, многие пациенты также испытывают головные боли, которые вызывают дискомфорт. К этим симптомам добавляется ограничение подвижности головы и боль в плечах.
На ранней стадии напряжения мышц шеи обычно поражаются скелетные мышцы головы и туловища, и диагноз может быть сложным. Пациенты могут жаловаться на дискомфорт и скованность по всей спине, которые усиливаются при напряжении или стрессе. Нарушения сна также могут быть характерными для этого состояния. На более поздних стадиях спазмы и напряжение охватывают более широкий спектр мышц, включая мышцы лица и глотки.
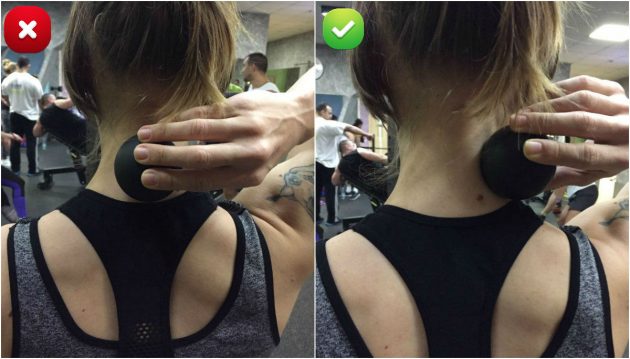
Лечение боли в шее может включать различные методы, в зависимости от причины. Врач может назначить баклофен, бензодиазепины или другие препараты для расслабления мышц. Некоторые пациенты также могут получать физиотерапию или массаж для улучшения кровообращения и снятия напряжения в мышцах шеи. В некоторых случаях может потребоваться хирургическое вмешательство.
Важно помнить, что самолечение может быть опасным, поэтому необходимо обратиться к врачу для точного диагноза и назначения соответствующего лечения.
См. также
Что нам скажет Википедия?
На ранней стадии обычно бывают легко поражены аксиальные мышцы (скелетные мышцы головы и туловища), жалобы и симптомы не позволяют уверенно поставить диагноз. Может наблюдаться выраженная прямая поза тела, пациент может предъявлять жалобы на дискомфорт и скованность по всей спине, усиливающиеся при напряжении или стрессе. Может быть нарушен сон: при переходе от REM-фазы к фазам 1 и 2 дезингибирование спазматической активности приводит к пробуждению. Иногда уже на ранней стадии могут наблюдаться тяжёлые приступы, длящиеся от нескольких часов до нескольких дней и проходящие спонтанно. Подобное развитие событий зачастую объясняется «психогенными механизмами» и откладывает правильную диагностику и терапию; так, в одном исследовании восьми пациентов отмечается, что все они изначально получили диагноз «истерического тревожного невроза».
При развитии расстройства начинают напрягаться проксимальные мышцы конечностей, особенно в моменты испуга, удивления, печали, иной стимуляции. Крайне болезненные спазмы, возникающие при этом, затем медленно спадают. Стремясь избежать обострения, следующего за резкими движениями, пациент начинает передвигаться по возможности медленней. Со временем и дистальные (окраинные) мышцы конечностей начинают напрягаться при быстрых движениях. Отмечается выраженный поясничный лордоз, сопровождаемый сокращением брюшных мышц. У пациента может развиться депрессия, резко падает качество жизни из-за неспособности человека водить машину, работать, поддерживать прежний уровень общения.
На последних стадиях спазмы и скованность охватывают подавляющую часть мышц. Не отмечается тризма (судорог жевательной мускулатуры), однако поражены мышцы лица и глотки. Тяжелые спазмы могут приводить к переломам, деформациям суставов, разрывам мышц. После хирургических вмешательств с разрезами в области живота высок риск спонтанных разрывов ткани. Пациенту становится крайне сложно есть, передвигаться и выполнять другие необходимые для поддержания жизни действия.
Обычно назначается баклофен либо бензодиазепины. Возможно использование тизанидина как менее седативного средства, хотя исследований его эффективности при синдроме нет. Описаны попытки назначения антиэпилептических препаратов, дантролена, барбитуратов, опять же без клинических испытаний. Описан один случай, когда состояние пациента неожиданно и кардинально улучшилось при назначении пропофола. Также имеются данные об эффективности плазмафереза. Клинические симптомы редуцируют. Эффект длится около 2-х недель.