Неэстетичные болезненные образования на коже лица причиняют много неудобств и страданий женщинам. Узнайте причины, возникновение и лечение гормональных прыщей в данной статье от Марии-Косметолог.
Cодержание
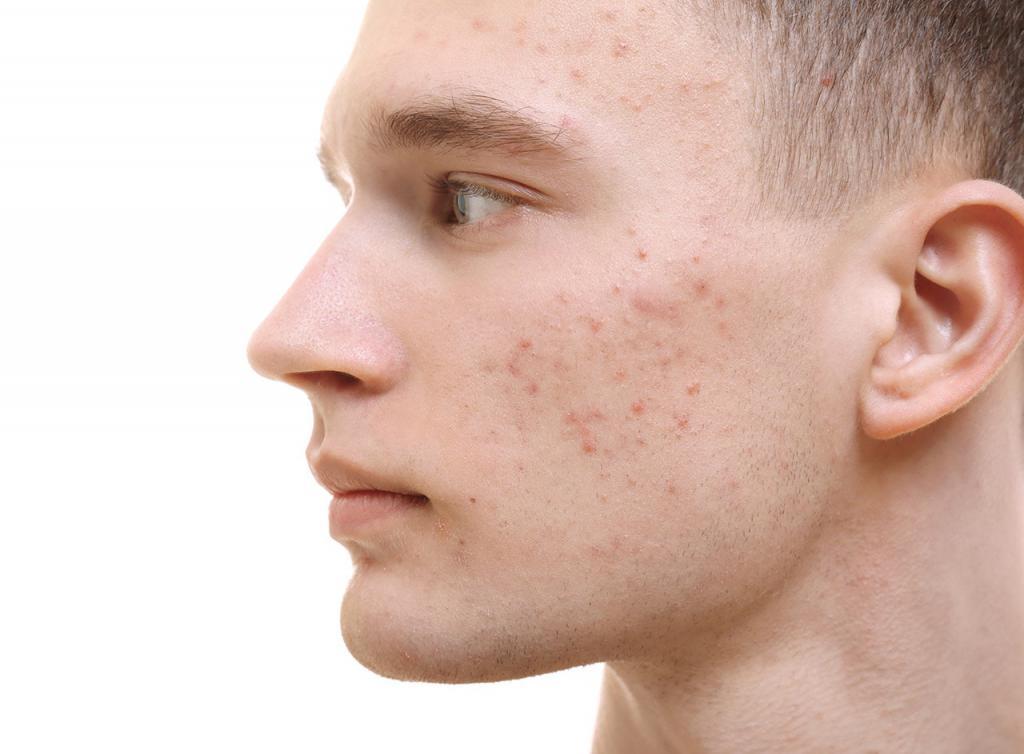
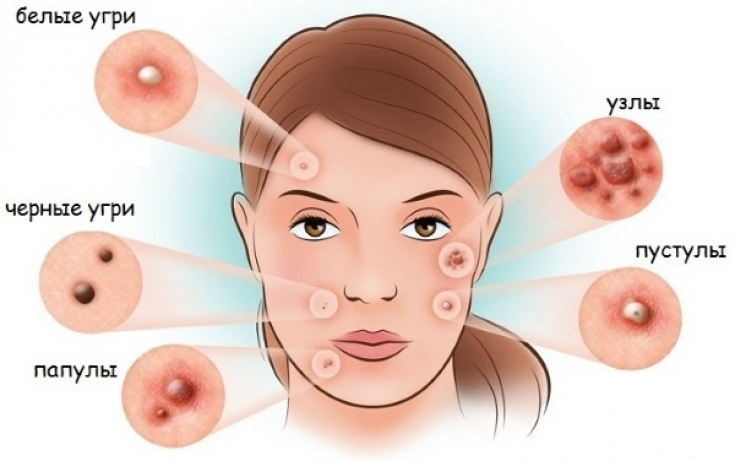
Неэстетичные болезненные образования на коже лица причиняют много неудобств и страданий женщинам. Так называемые прыщи или акне — это ярко-выраженные бугорки с гнойным, сальным или водянистым содержимым, которые локализуются на лице, реже — шее и груди. Механическая причина возникновения воспаленных очагов заключается в закупорке сальных желез и волосяных фолликул грязью, салом и микроорганизмами. Просторечное выражение — прыщи объединяет довольно обширную группу различных по структуре воспалительных очагов: милиумы, пустулы, угри, комедоны и др. Воспаление эпидермиса чаще всего является следствием гормонального сбоя в организме. Как вылечить гормональные прыщи и возможно ли это сделать, рассмотрим в данной статье.

Причина возникновения прыщей у женщин
Экзокринные, то есть сальные железы являются частью эндокринной системы и защитным механизмом для эпидермиса. Железы вырабатывают кожное сало, которое является барьером для патогенных микроорганизмов. Вторая функция экзокринных желез – поддержание водного баланса кожи, ее увлажнение и питание антиоксидантами, липидами, феромонами. За регуляцию и образование сала в железах у женщин отвечают стероидные половые гормоны. Мужские половые гормоны (андрогены) тоже производятся в организме женщины, и играют свою особую роль. Определенное количество андрогенов оказывает положительное действие на развитие и стабилизацию различных процессов в организме женщины. А вот их переизбыток – гиперандрогения вызывает патологические состояния, такие как:
- Усиленное размножение роговых клеток и фолликулярный гиперкератоз;
- Забивание пор эпидермиса излишками кератина и сала;
- Разложение кератина и сала под воздействием бактерий;
- Уменьшенное производство липидов, что приводит к сухости и воспалению кожи.
Таким образом, гормональный сбой в организме женщины может привести к появлению гормональных прыщей.

Почему происходит гормональный сбой?
Предпосылок для нарушения со стороны гормональной системы много, вот лишь некоторый спектр причин возникновения поражений кожного покрова:
- Физиологические изменения в организме (беременность, половое созревание, менопауза);
- Гормональные изменения (избыток андрогенов, недостаток эстрогенов);
- Нарушения работы щитовидной железы;
- Стресс и эмоциональные перегрузки;
- Неправильное питание и диета;
- Генетическая предрасположенность;
- Неправильный уход за кожей.
См. также
Какие мази помогают от подкожных прыщей?
Гормональные прыщи: какие анализы сдавать?
Лечение прыщей начинается с визита к дерматологу и гинекологу, которые и определят возможные причины заболевания путем комплексного обследования. Гинеколог назначает мазки на венерические патологии ЗППП и ИППП, воспалительные процессы. В обязательном порядке назначается анализ крови на RW (сифилис), уровень половых гормонов (эстрогены, андрогены, пролактин), а также функцию щитовидной железы (уровень ТТГ, Т3, Т4).

Что такое гормональные прыщи
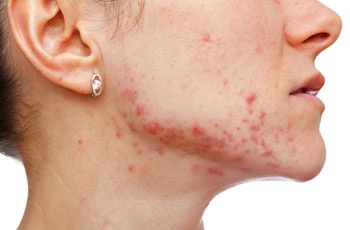
Гормональные прыщи являются одной из форм вульгарных угрей. Они поражают взрослых женщин и связаны с функционированием эндокринной системы и периодическими изменениями концентрации гормонов. Гормональные прыщи могут быть предменструальными, постменструальными, гиперандрогенными, поздними, ранними и т.д. Они проявляются в виде поражений на коже лица, шеи, спины и зоны декольте.

Как выглядят гормональные прыщи
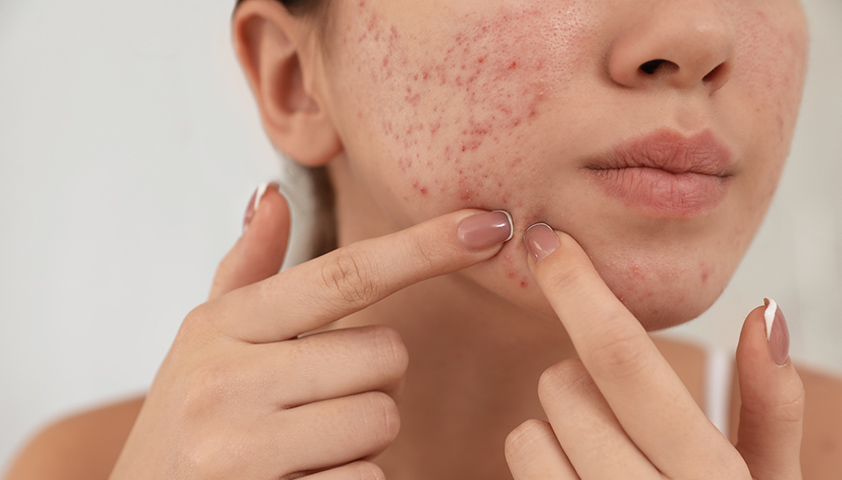
Гормональные прыщи могут иметь разные внешние проявления и степень интенсивности. Они могут быть большими и болезненными шишками, черными точками или высыпаниями на коже. Внешний вид гормональных прыщей зависит от различных факторов, включая тип гормонов, вызывающих их появление.
При гиперандрогении, вызванной повышенной концентрацией мужских половых гормонов, прыщи могут появляться на лбу, подбородке и линии подбородка, а кожа может быть жирной и блестящей.
При гормональном дисбалансе, вызванном повышенной концентрацией женских половых гормонов, прыщи могут появляться на лбу, щеках, носу и подбородке в виде жгучих или зудящих пятен и шишек. Перед их появлением может наблюдаться покраснение центральной части лица из-за расширения сосудов.
См. также
Гормоны и прыщи
Различные типы нарушений функционирования эндокринной системы, связанные с повышением или понижением концентрации определенных гормонов, могут способствовать усиленной работе сальных желез и гиперпродукции кожного сала. Это приводит к блокировке протоков, отводящих секрет наружу, и появлению воспалительных очагов на коже. Эти симптомы известны как гормональные прыщи или прыщи у взрослых.
Основными гормонами, вызывающими появление прыщей, являются андрогены (мужские половые гормоны) и эстрогены (женские половые гормоны). Повышенная концентрация андрогенов чаще всего связана с появлением гормональных прыщей, однако в некоторых случаях повышение уровня эстрогенов может также вызывать кожные изменения. Другие факторы, такие как генетическая предрасположенность, стресс, неправильный уход за кожей и диета, также могут влиять на появление гормональных прыщей у взрослых.
Для лечения гормональных прыщей необходимо обратиться к дерматологу и эндокринологу, которые проведут комплексное обследование и назначат соответствующее лечение. Также важно соблюдать правильный уход за кожей, следить за питанием и вести здоровый образ жизни.

Что нам скажет Википедия?
Акнé (от др.-греч. ἀκμή — остриё, разгар, расцвет), или угри́, — это длительное воспалительное заболевание кожи, возникающее в ситуации, когда мертвые клетки кожи и кожное сало забивают волосяной фолликул[3][4].
Типичными признаками этого состояния являются комедоны, пустулы, жирная кожа, возможно образование рубцов[5][6][7]. В первую очередь заболевание поражает кожу с относительно большим количеством сальных желез, включая лицо, верхнюю часть груди и спины[8]. В результате проявлений заболевания может привести к беспокойству, снижению самооценки и, в крайних случаях, депрессии или мысли о самоубийстве[9][10], в особенности у подростков.
В 80 % случаев основной причиной появления акне является генетика[6]. Роль диеты и курения неясна, и ни чистота, ни воздействие солнечного света, по мнению специалистов, не играют роли[6][11][12]. У обоих полов гормоны из группы андрогенов, по-видимому, являются частью основного механизма, вызывая повышенную выработку кожного сала[13]. Другим распространённым фактором является чрезмерный рост бактерий Cutibacterium acnes, которые присутствуют на коже[14].
Существуют методы лечения акне, включающие изменение образа жизни, медикаменты и медицинские процедуры. Может помочь сокращение потребления простых углеводов, таких как сахар[15]. Обычно используются препараты, наносимые непосредственно на поражённую кожу, такие как азелаиновая кислота, бензоилпероксид и салициловая кислота[16]. Антибиотики и ретиноиды доступны в формах препаратов, которые наносятся на кожу и принимаются внутрь для лечения акне[16]. Однако, в результате антибиотикотерапии может развиться устойчивость к антибиотикам[17]. Существует несколько типов оральных контрацептивов, которые помогают женщинам в борьбе с акне[16]. Как правило, медицинские работники прибегают к назначению изотретиноина лишь для лечения тяжёлых форм акне из-за потенциально более высокого риска возникновения побочных эффектов[16][18]. Часть медицинского сообщества рекомендует раннее и более интенсивное лечение акне, чтобы уменьшить общее долгосрочное воздействие на людей[9].
В 2015 году в мире было около 633 миллионов человек с акне, что сделало его восьмым наиболее распространённым заболеванием в мире[19][20]. Акне обычно встречается в подростковом возрасте и поражает примерно 80–90 % подростков в западном мире[21][22][23]. Некоторые сельские общества сообщают о более низких показателях заболеваемости акне[23][24]. Дети и взрослые могут заболеть до и после полового созревания[25]. Хотя акне становится менее распространённым среди людей во взрослом возрасте, оно сохраняется почти у половины заболевших людей в возрасте от двадцати до тридцати лет, и у небольшой части сохраняется в возрасте после сорока лет[6].
Классификация акне
Степень тяжести акне определяется для выбора подходящей схемы лечения и может быть классифицирована как лёгкая, умеренная или тяжёлая[22]. Не существует общепринятой шкалы для оценки тяжести акне[14]. Наличие забитых кожных фолликулов (известных как комедоны) с единичными воспалительными поражениями, ограниченными по области распространения лицом, классифицируется как лёгкая форма акне[22]. Считается, что акне средней степени тяжести является состояние, когда на лице и туловище возникает большее, по сравнению с лёгкой формой, количество воспалительных папул и пустул[22]. Форма акне считается тяжёлой, когда характерно наличие узелков (болезненные «шишки» под кожей) в сочетании с обширным поражением лица и туловища[22][26].